Σύγχρονες απειλές δημόσιας υγείας, η διεθνής διακυβέρνησή τους
και οι εθνικές πολιτικές αντιμετώπισής τους:
η περίπτωση της πανδημίας του Κορωναϊού (Covid-19)
Η εν εξελίξει επιδημία της νόσου του κορωναϊού (covid-19) έχει προκαλέσει έκδηλη ανησυχία και πρωτόγνωρη κινητοποίηση σε παγκόσμιο και εθνικό επίπεδο. Ο απολογισμός της επιδημίας στις 12 Μαρτίου του 2020, κατέγραφε 125,048 κρούσματα σε πάνω από 110 χώρες και συνολικά 4,613 θανάτους.[1] Το 65% αυτών των κρουσμάτων και των 68% των θανάτων είχαν επισυμβεί στην Κίνα. Η κολοσιαία ομολογουμένως απάντηση των Κινεζικών αρχών στην επιδημία,[2] «το πιο φιλόδοξο και επιθετικό πρόγραμμα ελέγχου νόσου στην ιστορία της δημόσιας υγείας» κατά δήλωση του Παγκόσμιου Οργανισμού Υγείας (Π.Ο.Υ.),[3] φαίνεται να έθεσε (προσωρινά τουλάχιστον) υπό έλεγχο την εξάπλωση της νόσου στην εν λόγω χώρα. Τη σκυτάλη διασποράς της νόσου σε παγκόσμιο επίπεδο έχουν λάβει τώρα η Ιταλία, η Ν. Κορέα και το Ιράν με πάνω από 8-12,000 κρούσματα ανά χώρα.[1]
Στην Ελλάδα το πρώτο επιβεβαιωμένο κρούσμα κορωναϊού καταγράφηκε στις 26 Φεβρουαρίου και εντός χρονικού διαστήματος δύο εβδομάδων ο αριθμός των κρουσμάτων ανήλθε σε 117 (διάγραμμα 1), 29.1% εκ των οποίων νοσηλεύονται σε νοσοκομεία, 3.4% σε Μονάδες Εντατικής Θεραπείας, ενώ ένα 65% των κρουσμάτων βρίσκεται σε κατ’ οίκον περιορισμό.[4] Παρότι ο ΕΟΔΥ δεν δηλώνει σε καθημερινή βάση τον ακριβή αριθμό των διαγνωστικών ελέγχων για την ανίχνευση του ιού σε ύποπτα περιστατικά, βάσει των έως τώρα ανακοινώσεών του έχουν διενεργηθεί 570 διαγνωστικά τέστ κατά την πρώτη εβδομάδα της επιδημίας και επιπλεόν 1610 διαγνωστικοί έλεγχοι κατά τις τελευταίες 10 ημέρες (σύνολο 2180 έλεγχοι).[4],[5]
Διάγραμμα 1: Κρούσματα νόσου κορωναϊού (covid-19), Ελλάδα
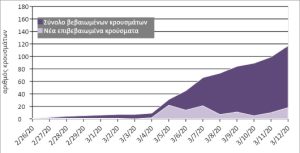
Σημείωση: έως και τις 12 Μαρτίου 2020, ο Εθνικός Οργανισμός Δημόσιας Υγείας (ΕΟΔΥ) δεν εξέδιδε δελτίο επιδημιολογικής επιτήρησης για το κορωναϊό. Πηγή: επεξεργασία των συγγραφέων βάσει στοιχείων από τo σύνολο των σχετικών δελτίων τύπου του ΕΟΔΥ
Η διεθνής διακυβέρνηση της επιδημίας του κορωναϊού
Η επιδημία της νόσου του κορωναϊού (covid-19), ξεκίνησε στις 31 Δεκεμβρίου 2019 με αναφορές για κρούσματα πνευμονίας αγνώστου αιτιολογίας (συνδεόμενα με μία συγκεκριμένη υπαίθρια αγορά ζώων) στην πόλη Wuhan, αναγνωρίστηκε ως τέτοια όταν οι κινεζικές αρχές επιβεβαίωσαν στις 7 Ιανουαρίου του 2020 ως αίτιο των περιστατικών αυτών πνευμονίας ένα νέο στέλεχος του κορωναϊού (2019 n-CoV), χαρακτηρίστηκε ως επείγουσα παγκόσμια απειλή για τη δημόσια υγεία από τον Π.Ο.Υ. στις 30 Ιανουαρίου και τελικά έως πανδημία στις 11 Μαρτίου του ίδιου έτους.[6],[7]
Η εξέλιξη μίας τοπικής επιδημίας σε παγκόσμια απειλή, δεν αποτελεί πρωτόγνωρη εμπειρία για τη διεθνή κοινότητα. Έχουν προηγηθεί οι επιδημίες του SARS (Severe Acute Respiratory Syndrome) το 2003, ο οποίος έσπειρε διεθνή πανικό με 8,096 κρούσματα και 774 θανάτους, η επιδημία του ιού της γρίπης H1N1 το 2009 σε Ευρώπη και Ασία, η επιδημία του MERS-CoV (Middle-East Respiratory Syndrome Coronavirus) σε χώρες της Μέσης Ανατολής το 2013 και πλέον πρόσφατα η επιδημία του αιμορραγικού πυρετού Ebola το 2014-15 στις χώρες της Δυτικής Αφρικής.[8]
Αυτό που κρίνεται κάθε φορά σε τέτοια περιστατικά απειλών παγκόσμιας κλίμακας, ανάλογα προφανώς και με τα φυσικά και βιολογικά χαρακτηριστικά των παθογόνων οργανισμών που προκαλούν τις επιδημίες αυτές, είναι η ετοιμότητα, χρηματοδοτική επάρκεια και αποτελεσματικότητα της παγκόσμιας κοινότητας να απαντήσει σε αυτές τις απειλές.
Η απάντηση για παράδειγμα στην επιδημία του SARS το 2003 (παρά την εύκολη μετάδοσή του ιού και τη σχετικά υψηλή του θνητότητα) κρίθηκε τελικά ως σχετικά και έγκαιρη,[8] η δε εμπειρία από την απειλή του SARS οδήγησε τον Π.Ο.Υ. στην αναθεώρηση και επέκταση των Ρυθμίσεων για τη Διεθνή Υγεία (International Health Regulations – 2005),[9] του επικαιροποιημένου δηλαδή ρυθμιστικού πλαισίου το οποίο σήμερα χρησιμοποιεί για την αναγνώριση, επιδημιολογική επιτήρηση και έλεγχο της τρέχουσας επιδημίας του κορωναϊού (covid-19).
Δεν υπήρξε όμως το ίδιο επιτυχής και η διεθνής απάντηση για τον έλεγχο της επιδημίας του ιού Ebola, ο οποίος από το Δεκέμβριο του 2013 έως τον Απρίλιο του 2015, εν μέσω παγκόσμιας οικονομικής κρίσης και γενίκευσης των περιοριστικών πολιτικών σε διεθνές επίπεδο, έπληξε τις χώρες της Δυτικής Αφρικής (Λιβερία, Ν. Γουινέα, Σιέρα Λεόνε) αφήνοντας πίσω του 26,000 κρούσματα, 11,300 θανάτους, εκ των οποίων 500 αφορούσαν σε επαγγελματίες υγείας (σχεδόν το 2-8% του υγειονομικού δυναμικού αυτών των χωρών) και πάνω από $53δις. οικονομική ζημία.[10],[11],[12] Η παρέμβαση των διεθνών διακρατικών οργανισμών στην επιδημία του Ebola χαρακτηρίστηκε ως καθυστερημένη (η επιδημία αναγνωρίστηκε ως παγκόσμια απειλή 20 μήνες μετά την εκδήλωση της), χρηματοδοτικά ανεπαρκής και επιχειρησιακά ατελέσφορη.[11],[13],[14] Απότοκο δε αυτής της διεθνούς αποτυχίας στο έλεγχο του ιού Ebola, ήταν η αναθεώρηση και εισαγωγή νέων χρηματοδοτικών εργαλείων σε διεθνές επίπεδο για την αντιμετώπιση επειγουσών καταστάσεων (πίνακας 1), τα οποία σχεδιάστηκαν εντός του πλαισίου αυστηρής δημοσιονομικής πειθαρχίας κατά την περίοδο της Μεγάλης Ύφεσης (Great Ressession 2008-15) και τώρα ενεργοποιούνται από τους διεθνείς διακρατικούς οργανισμούς για την αντιμετώπιση και έλεγχο της τρέχουσας πανδημίας του κορωναϊού.
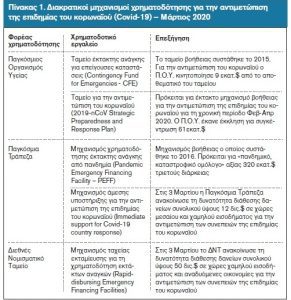
Σημείωση: οι τρεις πρώτοι χρηματοδοτικοί μηχανισμοί του πίνακα είναι μηχανισμοί διεθνούς αρωγής, οι δύο τελευταίοι είναι μηχανισμοί παροχής δανείων.
Πηγή: επεξεργασία συγγραφέων βάσει στοιχείων από[15],[16],[17],[18]
Αν και είναι αρκετά νωρίς για να αποτιμήσει κανείς ολοκληρωμένα τη διεθνή διακυβέρνηση της τρέχουσας πανδημίας, μία σειρά από παρατηρήσεις προκαλούν προβληματισμό.
Ο Π.Ο.Υ. αναγνώρισε τον κίνδυνο από την εξάπλωση της επιδημίας του νέου κορωναϊού και ενεργοποίησε σχετικά έγκαιρα τον μηχανισμό παγκόσμιας προειδοποίησης. Κατέστρωσε μάλιστα στρατηγικό σχέδιο για την αντιμετώπιση της νέας αυτής απειλής, με κύριο σκοπό τον περιορισμό της εξάπλωσής της και την ελαχιστοποίηση των κοινωνικών και οικονομικών της επιπτώσεων.[19] Για την υλοποίηση όμως αυτού του στρατηγικού σχεδίου άντλησε μόλις $9 εκατ. από το ταμείο έκτακτων αναγκών (CFE), το οποίο χρηματοδοτείται από τακτικές συνεισφορές των κρατών μελών ενώ αναγκάστηκε να κάνει έκκληση για πρόσθετη συλλογή $61εκατ. από δωρεές και έκτακτες κρατικές συνεισφορές.[15] Έως τις 12 Μαρτίου του 2020 ο Π.Ο.Υ. είχε συλλέξει το απογοητευτικό ποσό των $51εκατ. εκ των οποίων το 40% προέρχονταν από συνεισφορές της Κίνας, το 20% από δωρεές του ιδρύματος Bill and Melinda Gates και 30% αθροιστικά από συνεισφορές των ΗΠΑ και της Μ. Βρετανίας.[15]
Ο δεύτερος χρηματοδοτικός πυλώνας για τη στήριξη του στρατηγικού σχεδίου αντιμετώπισης της πανδημίας του κορωναϊού είναι τα έσοδα από το «πανδημικό, καταστροφικό ομόλογο», το οποίο έχει εκδώσει η Παγκόσμια Τράπεζα εξ’ ονόματος 77 αναπτυσσόμενων κρατών μελών της (Παρένθετο Κείμενο 1). Σκοπός του ομολόγου κατά δήλωση της Τράπεζας είναι η εξασφάλιση επαρκούς χρηματοδότησης από τρίτους (όρα χρηματοπιστωτικές αγορές), έγκαιρα κατά τα πρώτα στάδια της κρίσης, κρίσιμο στοιχείο για τον έλεγχο των πανδημιών όταν αυτές ακόμη βρίσκονται στη αρχή της εξέλιξής τους.[20]
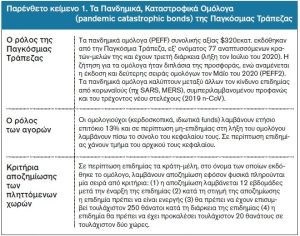
Πηγή: επεξεργασία των συγγραφέων βάσει στοιχείων από [12],[16],[20],[21]
Σειρά εμπειρικών μελετών έχει προ πολλού καταρρίψει τις όποιες προσδοκίες από το χρηματοδοτικό αυτό μηχανισμό έκτακτης ανάγκης. Τα πανδημικά ομόλογα της Τράπεζας δύναται να μεταπωληθούν στη δευτερογενή αγορά δημιουργώντας συνθήκες κερδοσκοπίας,[16] διαμορφώνουν κίνητρα για τις κυβερνήσεις να καθυστερήσουν την αντιμετώπιση των επιδημιών προκειμένου να πληρούν τα κριτήρια (υψηλός αριθμός θανάτων) για τη λήψη της αποζημίωσης,[16] η όποια δε αποζημίωση για τις πληττόμενες χώρες είναι κατά κανόνα αβέβαιη, μικρή και καθυστερημένη.[12],[21] Δεν αποτελούν κοινωνικά προστατευτικό θεσμό, αλλά ένα ακόμα πεδίο ενδεχόμενης επενδυτικής κερδοφορίας. Ενδεικτικό είναι ότι από το 2017 έως το 2019 η Παγκόσμια Τράπεζα είχε πληρώσει στους ομολογιούχους πάνω από $114 εκατ. σε τόκους, οι δε πληττόμενες χώρες κατά τη ίδια χρονική περίοδο είχαν λάβει ως βοήθεια μόλις $51εκατ.20
Οι εθνικές πολιτικές απάντησης στην επιδημία του κορωναϊού
Ανεξάρτητα και πέρα από την αναγκαία διακρατική συνεργασία και αρωγή σε συνθήκες παγκόσμιων απειλών δημόσιας υγείας, τη τελική ευθύνη αναπόδραστα για την προάσπιση της υγείας των πληθυσμών έχουν τα ίδια τα εθνικά κράτη και τα συστήματα υγείας τους.[19]
Στην περίπτωση δε της πανδημίας του κορωναϊού, τα συστήματα υγείας σε διεθνές επίπεδο και πιο συγκεκριμένα στην Ευρώπη καλούνται να αντιμετωπίσουν την πρόκληση της πανδημίας, φέροντας ακόμη τις πληγές της πολυετούς λιτότητας και των πολιτικών ιδιωτικοποίησης κατά την περίοδο της κρίσης, με χαμηλά επίπεδα δημόσιων δαπανών για την υγεία, κουρασμένο και ελλιπές υγειονομικό προσωπικό και ανεπαρκείς συγκριτικά με τις ανάγκες δημόσιες δομές υγείας.[22],[23]
Τα σημεία ευαλωτότητας ή μη κάθε συστήματος υγείας θα καθορίσουν εν πολλοίς και την ικανότητά τους να ελέγξουν την επιδημία σε εθνικό επίπεδο και να διαχειριστούν στο μέτρο του δυνατού τις επιπτώσεις της στην υγεία των πληθυσμών.
Χαρακτηριστικό παράδειγμα του παραπάνω ισχυρισμού αποτελεί η περίπτωση της Ιταλίας. Το εθνικό της σύστημα υγείας σταδιακά από το 2002 υλοποίησε ένα πρόγραμμα δημοσιονομικής αποκέντρωσης (fiscal decentralization), βάσει του οποίου κάθε περιφέρεια φέρει τόσο την ευθύνη οργάνωσης των υπηρεσιών υγείας (και ιδιαίτερα των υπηρεσιών δημόσιας υγείας) όσο και της κατανομής και άντλησης μέρους των αναγκαίων χρηματοδοτικών πόρων σε περιφερειακό ή/και τοπικό επίπεδο.[24] Αποτέλεσμα αυτής της νεοκλασσικής κοπής μεταρρύθμισης είναι ένα σύστημα υγείας πολλαπλών ταχυτήτων, κατακερματισμένο στη λειτουργία του. Η κεφαλαιώδης αυτή ευαλωτότητα του Ιταλικού συστήματος υγείας λειτούργησε καθοριστικά στην εξάπλωση της επιδημίας στα πρώτα στάδια της. Σύμφωνα με τα έως τώρα διαθέσιμα στοιχεία η απουσία επικοινωνίας και ανταλλαγής πληροφοριών μεταξύ των περιφερειακών υπηρεσιών δημόσιας υγείας του Λάτσιο (Ρώμη) και της Λομβαρδίας (Μιλάνο) καθυστέρησε την επίσημη αναγνώριση της έναρξης της επιδημίας στη χώρα κατά τρείς εβδομάδες,[25] δίνοντας της αρκετό χρόνο για να εξαπλωθεί σημαντικά (πίνακας 2). Κλιμάκιο δε του Π.Ο.Υ. που επισκέφτηκε την Ιταλία στις 6 Μαρτίου επισήμανε την επείγουσα ανάγκη ανάπτυξης εθνικής στρατηγικής επιδημιολογικής επιτήρησης, προκειμένου να επιτευχθεί ο αποτελεσματικός έλεγχος της επιδημίας στην Ιταλία.[26]
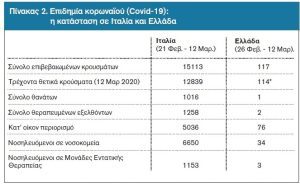
Σημείωση: (*) ίδιοι υπολογισμοί χωρίς να συνυπολογίζονται οι πιθανοί αποθεραπευμένοι, οι οποίοι βρίσκονται σε κατ’ οίκον περιορισμό |Πηγή: επεξεργασία συγγραφέων βάσει στοιχείων από [4],[27]
Αντίστοιχα τα κύρια σημεία ευαλωτότητας του Ελληνικού συστήματος υγείας είναι το ελλιπές και γηρασμένο υγειονομικό προσωπικό του ΕΣΥ, οι πλημμελείς συνθήκες υγιεινής και ασφάλειας των εργαζομένων στα δημόσια νοσοκομεία (συνθήκη η οποία εν δυνάμει και ανάλογα με την εξέλιξη της επιδημίας μπορεί να θέσει εκτός δυναμικότητας του ΕΣΥ αναγκαίο ανθρώπινο δυναμικό) και οι σημαντικές ελλείψεις σε κλίνες Μονάδων Εντατικής Νοσηλείας (ΜΕΘ). Τα σημεία αυτά ευαλωτότητας έχουν ήδη έγκαιρα επισημανθεί από την Ομοσπονδία Ενώσεων Νοσοκομειακών Ιατρών με ανακοίνωσή της τη δεύτερη μέρα της έναρξης της επιδημίας του κορωναϊού στην Ελλάδα.[28]
Προβληματισμό προκαλεί η αρχική εκτίμηση του Υπουργείου Υγείας, έτσι όπως αυτή αποτυπώνεται στην Πράξη Νομοθετικού Περιεχομένου της 25ης Φεβρουαρίου (την προηγουμένη δηλαδή της επισήμης έναρξης της επιδημίας στη χώρα),[29] ότι μέτρα όπως η ανάκληση αδειών, η δυνατότητα εσωτερικής μετακίνησης υγειονομικού προσωπικού εντός ΕΣΥ, οι προσλήψεις στον ΕΟΔΥ με 4μηνες συμβάσεις και η χρήση (με ανάλογη αποζημίωση) των κλινών ΜΕΘ του ιδιωτικού τομέα (η αποκαλούμενη «εναρκτήρια ΣΔΙΤ υγείας στην Ελλάδα»), μπορούν να επουλώσουν τη δομική αυτή ευαλωτότητα του συστήματος υγείας ενόψει της πρόκλησης που καλείται να αντιμετωπίσει.
Προβληματισμό προκαλεί επίσης και η μερική ανασκευή της αρχικής εκτίμησης του Υπουργείου, έτσι όπως αυτή αποτυπώνεται στην Πράξη Νομοθετικού Περιεχομένου της 11ης Μαρτίου (τρεις εβδομάδες μετά την έναρξη της επιδημίας στη χώρα),[30] ότι μέτρα όπως η πρόσληψη επικουρικού προσωπικού στο ΕΣΥ με διετείς συμβάσεις και η ανταλλαγή ιατροτεχνολογικού εξοπλισμού μεταξύ Υγειονομικών Περιφερειών και νοσοκομείων του ΕΣΥ είναι επαρκή για τη θωράκιση του συστήματος υγείας.
Συμπέρασμα και συστάσεις πολιτικής
Η υγεία των πληθυσμών είναι ιδιαίτερα σημαντική και ευάλωτη για να την εμπιστευτεί κανείς, ιδιαίτερα σε συνθήκες μίας παγκόσμιας απειλής δημόσιας υγείας, στις διαθέσεις φιλανθρωκαπιταλιστών σε επίπεδο Π.Ο.Υ, στις αποδόσεις κερδοσκοπικών πανδημικών ομολόγων σε διεθνές επίπεδο ή στα προσδοκόμενα οφέλη των ΣΔΙΤ στην υγεία σε εθνικό επίπεδο, η αναποτελεσματικότητα των οποίων, ειρήσθω εν παρόδω, έχει ήδη κριθεί από 10ετίας στην Ευρώπη.[31]
Η συνέχιση και επέκταση των αναγκαίων μέτρων που έχουν παρθεί για τον έλεγχο και καθυστέρηση της εξάπλωσης της νόσου του νέου κορωναϊού είναι κατεπείγουσα ανάγκη να συνοδευτεί από μία παράλληλη καθολική ενίσχυση του ΕΣΥ, με έμφαση στην ολόπλευρη στήριξη του υπάρχοντος υγειονομικού προσωπικού, στην πρόσληψη του αναγκαίου μόνιμου προσωπικού και στην εξασφάλιση του απαραίτητου δημοσιονομικού χώρου με γενναία αύξηση της κρατικής χρηματοδότησης, για την απρόσκοπτη λειτουργία του συστήματος υγείας σε συνθήκες σταδιακά αυξανόμενης υγειονομικής ανάγκης και χρήσης.
Βιβλιογραφικές αναφορές:
[1] World Health Organization. Coronavirus Disease 2019 (COVID-19). Situation report 52. Geneva: World Health Organization; 2020.
[2] Wu Z, McGoogan J. Characteristics of and important lessons from the coronavirus disease 2019 (covid-19) outbreak in China. J Am Med Assoc. 2020;E1–4.
[3] Editorial. COVID-19: too little, too late? Lancet. 2020;395:755.
[4] ΕΟΔΥ. Ενημέρωση διαπιστευμένων συντακτών υγείας από τον εκπρόσωπο του Υπουργείου Υγείας Καθηγητή Σωτήρη Τσιόδρα – 12/03/2020. Αθήνα: Εθνικός Οργανισμός Δημόσιας Υγείας; 2020.
[5]ΕΟΔΥ. Ενημέρωση διαπιστευμένων συντακτών υγείας από τον εκπρόσωπο του Υπουργείου Υγείας Καθηγητή Σωτήρη Τσιόδρα – 03/03/2020. Αθήνα: Εθνικός Οργανισμός Δημόσιας Υγείας; 2020.
[6] World Health Organization. Novel coronovirus (2019-nCoV). Donor alert. Geneva: World Health Orgnanisation; 2020
[7] World Health Organization. Coronavirus Disease 2019 (COVID-19). Situation report 51. Geneva: World Health Orgnanisation; 2020.
[8] Khabbaz R. Still learning from SARS. Ann Intern Med. 2013;159:780–1.
[9] World Health Organization. International Health Regulations (2005). Third edition. Geneva: World Health Organization; 2005.
[10] Evans DK, Goldstein M, Popova A. Health-care worker mortality and the legacy of the Ebola epidemic. Lancet Glob Heal. 2015;3:e439-440.
[11] Flessa S, Marx M. Ebola fever epidemic 2014: a call for sustainable health and development policies. Eur J Heal Econ. 2016;17:1–4.
[12] Jonas O. Pandemic bonds: designed to fail in Ebola. Nature. 2019;572:285.
[13] Mullan Z. The cost of Ebola. Lancet Glob Heal. 2015;3:e423.
[14] Checchi F, Waldman RJ, Roberts LF, Ager A, Asgary R, Benner MT, et al. World Health Organization and emergency health: if not now, when? BMJ. 2016;352:i469.
[15] World Health Organization. Contributions to the WHO COVID-19 appeal for US$61.5 million. Geneva: World Health Organization; 2020.
[16] Stein F, Sridhar D. Health as a ‘global public good’: creating a market for pandemic risk. BMJ. 2017;358:j3397.
[17] World Bank. World Bank Group announces up to $12 billion immediate support for covid-19 country response. Washington DC: The World Bank; 2020.
[18] International Monetary Fund. IMF makes available $50 billion to help address coronavirus. Washington DC: International Monetary Fund; 2020.
[19] World Health Organization. 2019 Novel Coronavirus (2019-nCoV): strategic preparedness and response plan. Geneva: World Health Organization; 2020.
[20] Brim B, Wenham C. Pandemic Emergency Financing Facility: struggling to deliver on its innovative promise. BMJ. 2019;367:I5719.
[21] A pussyfooting cat bond. The Economist. 7th March 2020;65.
[22] Kondilis E, Bodini C, De Vos P, Benos A, Stafanini A. Politiques fiscales en Europe a l’ere de la crise économique. Sante Conjug. 2014;34–43.
[23] Jesus TS, Kondilis E, Filippon J, Russo G. Impact of economic recessions on healthcare workers and their crises’ responses: Study protocol for a systematic review of the qualitative and quantitative evidence for the development of an evidence-based conceptual framework. BMJ Open. 2019;9:3–7.
[24] Ferrè F, De Belvis AG, Valerio L, Longhi S, Lazzari A, Fattore G, et al. Italy health system review. Health Syst Transit. 2014;16.
[25] Carinci F. Covid-19: preparedness, decentralisation, and the hunt for patient zero. BMJ. 2020;368:m799.
[26] World Health Organization Regional Office for Europe. WHO rapid response team concludes mission to Italy for COVID-19 response. Copenhagen: WHO regional office for Europe; 2020.
[27] Ministero della Salute. Covid-19 – Situazione in Italia. Rome: Ministero della Salute; 2020.
[28] Ομοσπονδία Ενώσεων Νοσοκομειακών Γιατρών Ελλάδας. ΟΕΝΓΕ για κορωνοϊό: άλλο υπεύθυνη στάση και άλλο συγκάλυψη του προβλήματος. Αθήνα: Ομοσπονδία Ενώσεων Νοσοκομειακών Γιατρών Ελλάδας; 2020.
[29] Πράξη Νομοθετικού Περιεχομένου. Κατεπείγοντα μέτρα αποφυγής και περιορισμού της διάδοσης κορωνοϊού. ΦΕΚ Α΄. 2020;42:763–7.
[30] Πράξη Νομοθετικού Περιεχομένου. Κατεπείγοντα μέτρα αντιμετώπισης των αρνητικών συνεπειών της εμφάνισης του κορωνοϊού Covid-19 και της ανάγκης περιορισμού της διάδοσής του. ΦΕΚ Α΄. 2020;55:997–1005.
[31] Κονδύλης Η, Αντωνοπούλου Λ, Μπένος Α. Συμπράξεις δημόσιου-ιδιωτικού τομέα στα νοσοκομεία: ιδεολογική προτίμηση ή εμπειρικά βασιζόμενη επιλογή στην πολιτική υγείας; Αρχεία Ελληνικής Ιατρικής. 2008;25:496–508.

Κέντρο Έρευνας και Εκπαίδευσης στη Δημόσια Υγεία,
την Πολιτική Υγείας και την Πρωτοβάθμια Φροντίδα Υγείας
ΚΕΠΥ | www.healthpolicycenter.gr
Θεσσαλονίκη 12 Μαρτίου 2020
*Ο Ηλίας Κονδύλης είναι Αναπλ. Καθηγητής ΠΦΥ – Πολιτικής Υγείας | Ιατρικό Τμήμα ΑΠΘ
*Ο Αλέξης Μπένος είναι Καθηγητής Υγιεινής, Κοινωνικής Ιατρικής και ΠΦΥ | Ιατρικό Τμήμα ΑΠΘ